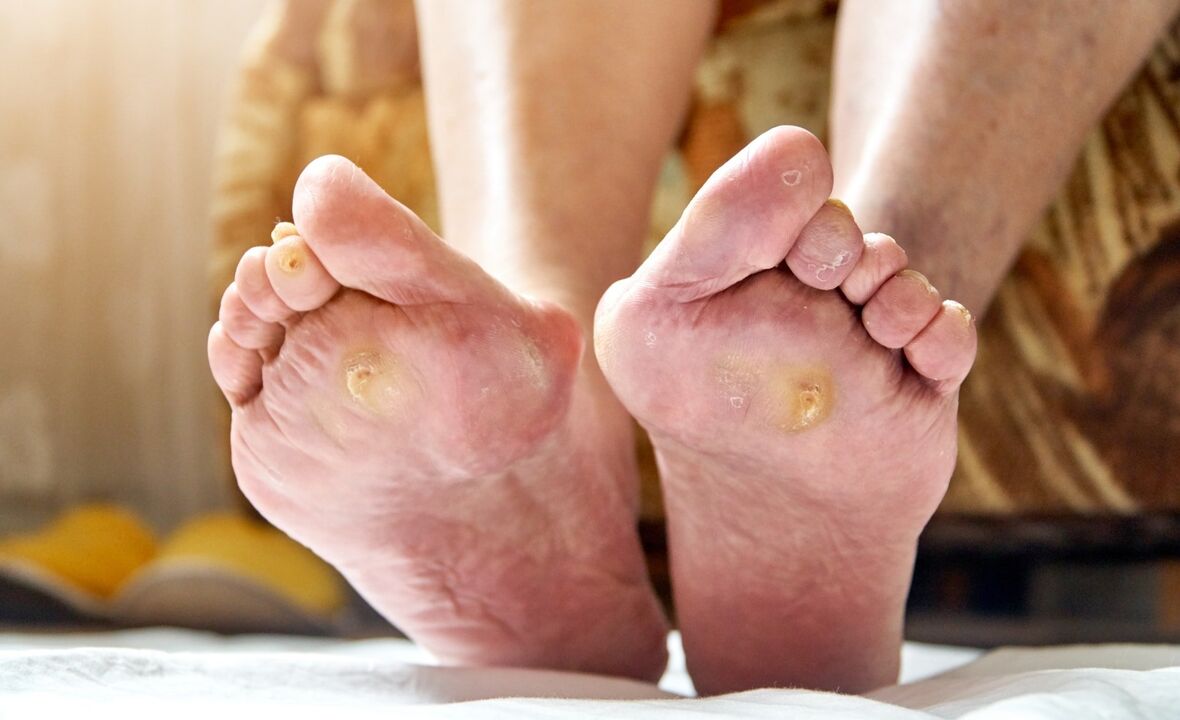
Il piede diabetico (sindrome del piede diabetico, DFS) è una complicanza del diabete mellito, in cui si verificano lesioni purulento-necrotiche e non purulente dei piedi. Con lesioni profonde del tessuto purulento-necrotico, il rischio di amputazioni elevate degli arti inferiori è del 30-70% e la mortalità dovuta allo sviluppo della cancrena è del 20-30%.
Quasi il 25% dei pazienti con diabete soffre della sindrome del piede diabetico.
Cos'è il piede diabetico
Il diabete mellito (DM) è una grave patologia cronica che si sviluppa a causa di una carenza assoluta o relativa dell'ormone insulina. Una delle complicanze più gravi del diabete sono i disturbi circolatori e di innervazione.
I disturbi circolatori portano a:
- alla retinopatia diabetica, che provoca cecità;
- alla nefropatia diabetica, che è uno dei principali fattori nella formazione del danno renale allo stadio terminale;
- cardiomiopatia diabetica, che causa la morte nel 20-25% dei pazienti con diabete;
- alla neuro- e angiopatia diabetica, che svolgono un ruolo importante nella patogenesi della sindrome del piede diabetico (DFS).
Secondo la definizione dell'OMS, la sindrome del piede diabetico (DFS) è un'infezione, ulcera e/o distruzione dei tessuti profondi associata a disturbi neurologici e ad una diminuzione del flusso sanguigno principale nelle arterie degli arti inferiori, di varia gravità. La sindrome comprende anche danni non purulenti ai piedi a causa della distruzione ossea - osteoartropatia diabetica.
I processi purulento-necrotici degli arti inferiori associati alla DFS portano ad amputazioni 20-40 volte più spesso rispetto ai pazienti senza diagnosi di diabete mellito. La cancrena si sviluppa nel 7-11% dei casi.
Quasi il 25% dei pazienti con diabete soffre della sindrome del piede diabetico.
La maggior parte dei pazienti con sindrome del piede diabetico sono anziani di età superiore ai 60 anni con una serie di malattie croniche (aterosclerosi obliterante - 61-70%, malattia coronarica - più del 67%, ipertensione arteriosa - 38, 5%), nonché manifestazioni di danno d'organo ( retinopatia - 37, 5%, nefropatia - 62, 5%).
Sintomi della sindrome del piede diabetico
I segni evidenti del piede diabetico nel diabete mellito possono essere assenti anche per diversi anni.
I seguenti sintomi dovrebbero avvisarti:
- zoppia;
- gonfiore e gonfiore delle gambe;
- pesantezza alle gambe quando si cammina;
- intorpidimento delle gambe;
- pelle secca degli arti inferiori;
- crepe profonde nel piede: si infiammano e impiegano molto tempo per guarire;
- la comparsa di piccole eruzioni cutanee o piaghe;
- sensazione di calore alle gambe quando viene toccato;
- calli e vesciche frequenti;
- cambiamento nel colore del piede: arrossamento, bluastro, pallore. Il rossore attorno alle ferite è particolarmente pericoloso: indica un'infezione.
I piedi diabetici sembrano diversi per ognuno. Molto spesso, l'arto è rosso vivo con calli e piccole ferite. A volte le unghie incarnite ingiallite attirano la tua attenzione. Il piede smette di sudare.
Man mano che la condizione peggiora, il quadro clinico peggiora. Sorgono sintomi specifici. Il piede diabetico neuropatico è caratterizzato da un polso arterioso stabile, un aumento della soglia del dolore e nessun cambiamento nel colore della pelle. Il piede diabetico ischemico si manifesta con necrosi del piede e delle dita dei piedi, pallore della pelle, insufficienza arteriosa ed estremità fredde. Nella forma mista si sviluppano artrosi e artrite, ma il paziente non avverte alcun effetto spiacevole. Sono possibili lussazioni articolari, ma a causa della scarsa sensibilità il paziente non avverte alcun cambiamento. Un osso rotto graffia la pelle, causando il verificarsi di un’infezione secondaria.
Tipi di piede diabetico
Esistono diverse forme della malattia:
- Neuropatico. Molto spesso diagnosticato. Associato alla deformazione del sistema nervoso. La sensibilità degli arti è così ridotta che il paziente non avverte il tatto, il dolore dovuto allo scricchiolio dei piedi e i passi con ulcere sulla pianta. Ulcere con bordi lisci. Sembra caldo quando viene toccato.
- Ischemico. Associato a cambiamenti nella circolazione sanguigna nelle estremità. Caratteristiche distintive sono la freddezza alle gambe, un forte dolore alle gambe quando si cammina, il gonfiore dei muscoli del polpaccio e delle caviglie. Le ulcere sono frastagliate e situate tra le dita.
- Neuroischemico. Altrimenti detto misto. La forma più pericolosa di piede diabetico, poiché vengono compromesse contemporaneamente sia la circolazione sanguigna che le funzioni del sistema nervoso periferico.
Fasi di sviluppo
La sindrome appare in sequenza e si sviluppa come una valanga. Insieme al nuovo stadio, i nuovi sintomi diventano più acuti.
Le fasi del flusso sono:
- Stato iniziale. La forma del piede cambia, l'osso si deforma e si formano vesciche e calli.
- Primo stadio. Le ulcere si formano sulla superficie della pelle, ma la struttura delle strutture sottocutanee non cambia.
- Seconda fase. Le ulcere si approfondiscono nello strato dermico della pelle, dei muscoli, dei tendini e delle articolazioni.
- Terza fase. L'ulcera si approfondisce fino al tessuto osseo. Si sviluppano un ascesso e un'osteomielite.
- Quarta fase. Forme di cancrena limitate sulla parte portante del piede. L'arto diventa nero dalla punta delle dita. L'area interessata ha bordi lisci e chiari. È possibile salvare l'arto mediante un intervento chirurgico.
- Quinta tappa. L'area della cancrena aumenta. Il processo patologico si sposta nella parte inferiore della gamba. Si sviluppa la necrosi dei tessuti. La distruzione è irreversibile, quindi l’unica opzione è l’amputazione.
Cause e fattori di rischio per la SDS
I principali fattori che portano al danno agli arti inferiori nel diabete mellito sono:
- angiopatia diabetica (danno ai vasi sanguigni);
- neuropatia diabetica periferica;
- deformazione dei piedi con formazione di zone ad alta pressione (osteoartropatia diabetica);
- infezione dei tessuti danneggiati.
Angiopatia diabetica
Sono colpiti sia i grandi vasi (macroangiopatia) che i vasi del sistema microcircolatorio (microangiopatia). L'ipossia tissutale crea le condizioni per la formazione di necrosi e cancrena.
I fattori di rischio per lo sviluppo di micro e macroangiopatie sono l'iperglicemia, la resistenza all'insulina e l'iperinsulinemia, l'iper e la dislipidemia, l'ipertensione arteriosa, l'aumento della coagulazione del sangue e dell'aggregazione piastrinica, la diminuzione della fibrinolisi e la compromissione della funzione endoteliale vascolare.
Neuropatia diabetica
La neuropatia diabetica è una lesione del sistema nervoso centrale e periferico dovuta al diabete mellito, che colpisce le fibre sensoriali e motorie.
Una diminuzione della sensibilità sensoriale nella neuropatia non consente di valutare adeguatamente il pericolo di un fattore dannoso: scarpe strette, corpo estraneo, febbre alta, ecc. Il trauma costante sullo sfondo di una ridotta capacità di guarigione e di una ridotta microcircolazione contribuisce alla formazione di ulcere trofiche.
La neuropatia motoria porta alla progressiva atrofia dei muscoli degli arti inferiori, alla deformazione del piede e al cambiamento dei suoi punti di appoggio. Si formano ematomi in nuovi punti di supporto, seguiti dalla formazione di un'ulcera e dalla sua infezione.
Osteoartropatia diabetica
L’osteoartropatia diabetica (DOAP, piede di Charcot) è una delle complicanze tardive del diabete mellito. Si tratta della progressiva distruzione di una o più articolazioni del piede a causa della neuropatia. Il DOAP porta alla distruzione anatomica dell'apparato osseo-legamentoso del piede, deformità del piede e allo sviluppo di difetti ulcerativi.
I fattori predisponenti includono anche:
- Micosi. Le malattie fungine accelerano la diffusione delle ulcere negli strati più profondi della pelle.
- Unghie incarnite. Se la pedicure viene eseguita in modo errato, il bordo affilato dell'unghia penetra nella pelle, infettando così i tessuti.
I fattori di rischio nei diabetici aumentano se sono presenti malattie concomitanti o le seguenti condizioni:
- malattie vascolari – vene varicose, trombosi;
- il piede è deformato - piede piatto o alluce valgo;
- abuso di alcol o nicotina;
- indossare scarpe strette con forme scomode. Il piede diabetico spesso peggiora per questo motivo. Compaiono calli o bolle d'acqua. Se li togli, rimane una ferita. Quando si indossano le scarpe, aumenta il rischio di infezione e suppurazione.
Gli endocrinologi distinguono tre gruppi di pazienti. Il primo gruppo comprende i diabetici la cui pulsazione arteriosa nel piede non cambia e la cui sensibilità è preservata. Il secondo gruppo comprende pazienti che presentano deformità del piede, assenza di polso nella parte di supporto del piede e sensibilità ridotta. Il terzo gruppo comprende pazienti che hanno una storia medica di amputazioni.
La probabilità di sviluppare la sindrome è maggiore nei diabetici con malattia coronarica, aterosclerosi vascolare, iperlipidemia e polineuropatia periferica.
I pericoli del piede diabetico
Il piede diabetico nel diabete è pericoloso perché si sviluppa in modo latente nella prima fase. Il paziente non avverte alcun cambiamento, non ci sono sintomi esterni, non c'è dolore. Ciò è spiegato dalla morte delle terminazioni nervose della caviglia. A poco a poco, la malattia peggiora e i sintomi aumentano nelle fasi successive, quando la terapia medica è inefficace. Se il paziente ritarda la visita dal medico, c'è il rischio di cancrena. Per questo motivo viene eseguito l'intervento chirurgico, inclusa l'amputazione dell'arto.
Il piede diabetico neuropatico è il più pericoloso. Quando si verificano complicazioni, il flemmone si sviluppa rapidamente.
Diagnostica
La prima cosa da fare se hai il piede diabetico è fissare un appuntamento con il tuo medico. Un endocrinologo e un neurologo diagnosticano la malattia e prescrivono una terapia conservativa. Un podologo aiuta a migliorare l'aspetto delle gambe.
Alla visita, lo specialista esegue un test di sensibilità e palpazione, misura l'ossiemoglobina nel sangue, registra la presenza di ferite e screpolature sui piedi, ascolta il flusso sanguigno nelle arterie del piede per rilevare rumori patologici.
Per stabilire una diagnosi, è prescritto un esame completo:
- radiografia per valutare la condizione ossea;
- esame del sangue per determinare l’infiammazione e i livelli di glucosio
- Dopplerografia ed ecografia per esaminare le condizioni delle arterie e delle vene e determinare la posizione dell'ostruzione dei vasi sanguigni;
- Angiografia con contrasto a raggi X per una valutazione generale dello stato del flusso sanguigno negli arti inferiori.
Trattamento della sindrome del piede diabetico
A casa, il trattamento si riduce alla terapia antibiotica, al sollievo dal dolore, alla normalizzazione dei livelli di glucosio e alla terapia locale. Se il paziente cerca assistenza medica nella terza fase o successivamente, viene prescritto un trattamento chirurgico.
Metodi di trattamento conservativo della cancrena del piede diabetico:
- terapia locale: le ulcere vengono trattate con antisettici o salviette battericide più volte al giorno;
- assumere antibiotici per combattere le infezioni;
- assumere farmaci per la normale circolazione sanguigna;
- analgesici per alleviare il dolore;
- assunzione di diuretici, calcioantagonisti, ACE inibitori per normalizzare la pressione sanguigna.
Per combattere la glicemia nel diabete di tipo 1 la dose di insulina viene aggiustata; nel diabete di tipo 2 viene prescritta la terapia insulinica.
Se le ulcere del piede diabetico sono penetrate nei vasi sanguigni o nelle ossa, viene prescritto un intervento chirurgico. Le modalità chirurgiche sono le seguenti:
- Angioplastica. Il chirurgo ripristina la circolazione sanguigna eseguendo l'angioplastica. Il movimento del sangue attraverso la puntura dell'arteria viene ripristinato. Ciò consente di salvare l'arto e rimuovere le aree cancrenose colpite.
- Necrectomia. Se l'area del tessuto morente non supera i pochi centimetri, il medico asporta le aree interessate, compreso il tessuto sano.
- Endoarterectomia. Intervento per eliminare un coagulo di sangue da un'arteria e ripristinare il normale flusso sanguigno al suo interno. Il chirurgo rimuove il materiale che ostruisce dall'interno dell'arteria, così come eventuali depositi aterosclerotici.
- Shunt autovenoso. Il chirurgo raccoglie un'ulteriore linea di sangue tubolare per consentire al sangue di fluire al piede.
- Stent delle arterie delle gambe. Se l'ecografia mostra l'incollaggio delle pareti dei vasi, il medico installa speciali reti nell'arteria del piede, che espandono il lume delle vene.
Raccomandazioni per i pazienti
Il trattamento è efficace solo quando il diabete si è stabilizzato e i livelli di glucosio nel sangue sono mantenuti.
Per normalizzare lo zucchero, è importante seguire una dieta. Devi rinunciare ai carboidrati veloci e aumentare il consumo di cibi vegetali. Lo zucchero viene sostituito con il fruttosio.
La cura del piede diabetico per il diabete mellito si riduce a:
- Idratazione quotidiana della pelle dei piedi per prevenire screpolature.
- Indossare scarpe con plantari ortopedici. Le scarpe dovrebbero avere una suola rigida, una soletta morbida lunga un centimetro e un bordo anteriore smussato del tallone. Si consiglia di scegliere scarpe stringate per regolare la larghezza quando gli arti sono gonfi. Non è consigliabile indossare le stesse scarpe. Le solette dovrebbero essere cambiate ogni due giorni e le scarpe stesse dovrebbero essere aerate.
- Una pedicure curata. È necessario tagliare le unghie non alla radice, ma ritirandole di un paio di millimetri. Completa le procedure archiviando.
Se sei malato è vietato:
- Cammina scalzo anche con le ferite rimarginate. È necessario indossare calze e collant realizzati con tessuti naturali, selezionati in base alla taglia. Non dovrebbero esercitare pressione sull'arto.
- Cammina a lungo al freddo. Il freddo porta alla vasocostrizione e alla cattiva nutrizione degli arti.
- Strofina e vaporizza i piedi, usa una piastra elettrica per riscaldarti.
- Copri le ferite con un cerotto.
Prevenzione
Se viene diagnosticato il diabete mellito, è necessario prestare particolare attenzione alla prevenzione della sindrome.
PerchéSe la sensibilità dei piedi è ridotta, è necessario ispezionarli quotidianamente e trattare attentamente le aree ferite con agenti antisettici ed emollienti per prevenire lo sviluppo di un processo infettivo.
È importante monitorare l'igiene del piede, per evitare la comparsa di calli, screpolature, abrasioni e zone di pelle secca.
Dovresti scegliere scarpe con una forma comoda che non limiti i tuoi piedi.
























